作者:杨雅阁 左淑娟
单位:河南省直第三人民医院/胡希恕经方医学郑州传承基地/冯世纶名医传承工作室
一、病例概况
患者某男,41岁,郑州市人。
初诊2024年2月22日,病案号:00035496。ICU中西医协同救治。
主诉:持续性上腹部疼痛2小时。
诊断:1.重症胰腺炎;2.急性腹膜炎;3.腹腔积液;4.电解质紊乱:高钾血症、低钠血症;5.急性肾功能衰竭(无尿状态);6.急性左心衰竭;7.高乳酸血症;8.失代偿性代谢性酸中毒并呼吸性碱中毒;9.胆囊结石伴胆囊炎;10.高甘油三酯血症;11.高胆固醇血症;12.肺部感染;13.高血压;14.糖尿病?
入院后立即入ICU抢救。针对急性肾衰、高钾血症行右股静脉置管持续肾脏替代治疗(CRRT);为明确腹腔积液性质行腹腔穿刺引流,引流出血性混浊液体,提示腹腔感染。患者病情极其危重,存在多器官功能衰竭(胰腺、肾脏、心脏)。
二、四诊信息与辨证分析
初诊(2024.2.22),神清烦躁,上腹持续剧痛,腹肌紧张,压痛反跳痛,无尿,依赖CRRT治疗,大便未行。舌脉:舌胖淡暗,苔黄腻,脉弦细。
辨证分析:胸胁满痛、烦躁、苔黄腻,当为少阳郁热并阳明里实热结。腹痛固定、舌暗,当为瘀血内阻;无尿、便秘,里实热结,气机壅滞。
辨六经为少阳阳明合病夹瘀,辨方证为大柴胡合桂枝茯苓丸合小陷胸加苡败膏汤证。
处方:柴胡24g,黄芩12g,姜半夏15g,枳实15g,白芍30g,酒大黄6g,桂枝15g,茯苓20g,桃仁10g,牡丹皮12g,薏苡仁30g,败酱草30g,黄连3g,瓜蒌30g,生石膏45g,生姜3片,大枣10g。5剂,水煎服。
方证辨析:大柴胡汤和解少阳、通下阳明;桂枝茯苓丸活血化瘀;小陷胸汤清热涤痰,加薏苡仁、败酱草解毒排脓,加生石膏清透郁热。
外敷方:芒硝、桃仁、大黄、枳实、厚朴、大腹皮、乳香、没药等研粉调膏腹部外敷,清热解毒、行气消胀、化瘀散结。
西医支持治疗:在经方内服、中药外敷的同时,继续维持CRRT治疗以清除毒素、维持内环境稳定,并给予抑制胰酶、抗感染、营养支持等综合内科治疗措施。
三、诊疗经过与随证治之
二诊(2024.2.26),腹痛减轻,大便日1次,仍无尿,继续CRRT治疗。初诊方5剂续服。
2月27日查血常规示血红蛋白降至66g/L,考虑与重症胰腺炎消耗、腹腔出血有关,分别于2月27日、28日及3月1日各输注悬浮红细胞2U,以纠正贫血。
三诊(2024.3.4),仍腹胀、腹痛,间断低热,大便溏,小便量开始增多,进入少尿期,茶色尿。
辨六经为少阳阳明太阴合病夹瘀,辨方证为小柴胡合五苓散合桂枝茯苓丸加苡败橘枳黄汤证。
处方:柴胡20g,黄芩12g,半夏15g,党参15g,炙甘草6g,桂枝15g,茯苓20g,苍白术各20g,猪苓18g,泽泻20g,桃仁10g,白芍12g,牡丹皮12g,酒大黄3g,薏苡仁30g,败酱草18g,枳实10g,陈皮30g,炮姜12g,大枣20g,5剂。
转方思路:半表半里郁热仍在,里实热减,大柴胡汤改为小柴胡汤,去生石膏、黄连、瓜蒌;合五苓散针对水饮内停;桂枝茯苓丸加少量大黄活血化瘀,加炮姜、陈皮、枳实温中健胃、行气除满,加薏苡仁、败酱草清热祛湿排脓。
3月1日起患者尿量较前增加,肾功能开始恢复。但贫血仍持续,3月5日、8日查血红蛋白分别为74g/L、73g/L,再次各输注悬浮红细胞2U。鉴于患者肾功能出现逆转迹象(进入多尿期),于3月10日暂停CRRT治疗,拔除血透导管。患者家属为寻求进一步救治,要求转至郑州市某三甲医院ICU继续治疗。
转院救治期间病情反复(2024.3.10-3.14),转院后,患者因“双肺炎症、急性心衰”加重,出现胸闷、心悸、意识障碍(浅昏迷)。于2024年3月14日再次转回我院ICU救治。
四诊(2024.3.15),意识障碍(嗜睡),全身水肿,腹部硬满压痛,胸闷心悸,小便减少,大便未行。
辨六经为少阳阳明太阴合病夹瘀。辨方证为大柴胡合桂枝茯苓丸合五苓散加苡败陈草葶汤证。
处方:柴胡20g,黄芩12g,半夏15g,枳实10g,白芍12g,酒大黄3g,桂枝15g,茯苓30g,苍白术各20g,猪苓30g,泽泻30g,桃仁15g,牡丹皮12g,薏苡仁30g,败酱草30g,陈皮30g,葶苈子30g,炙甘草6g,炮姜12g,大枣20g,5剂。
转方思路:病情反复,转为大柴胡汤和解攻里,继以桂枝茯苓丸活血化瘀,五苓散利水消肿,加薏苡仁、败酱草清热祛湿排脓,加炮姜、陈皮、炙甘草温中健胃,加葶苈子30g强心利水。
关键的西医指标转归:服用上方后,于2024年3月16日复查肾功能,肌酐、尿素氮降至正常范围,肾功能复常。
五诊(2024.3.21),神志转清,全身水肿明显减轻,腹胀痛缓解,二便可。
调整方药为小柴胡合小陷胸合桂枝茯苓丸加苡术陈汤证。
处方:柴胡15g,黄芩12g,半夏15g,党参15g,炙甘草6g,黄连3g,瓜蒌15g,桂枝15g,茯苓15g,桃仁10g,白芍15g,牡丹皮10g,薏苡仁30g,白术50g,枳实12g,陈皮30g,生姜3片,大枣20g,5剂。
继续扶正祛邪,调理善后。
出院情况(2024.4.3):全身水肿消退,腹胀痛缓解,胸闷心悸明显减轻,进食可,大小便如常。血红蛋白稳定在100g/L,病情平稳,办理出院。出院后继续以五诊方为基础调治。
四、疗效与随访
2024年8月22日复诊随访:患者生活如常。复查CT示:胰周大面积坏死性积聚吸收,胰腺假囊肿形成。
五、临证体会
1. 中西医协同的生命支持作用:患者重症胰腺炎并大面积胰周坏死性积聚、多脏器功能不全,在出现急性肾衰无尿、严重贫血的最危重阶段,CRRT和输血等现代医学手段为患者赢得了宝贵的抢救窗口期,维持了生命体征的稳定。这为经方发挥疗效创造了必要条件。
2. 经方救治重症胰腺炎多脏器功能不全的潜力:本案患者救治难度大,经中西医协同治疗,积极应用经方,心、肾等多脏器功能恢复正常,患者救治期间病情渐好转,中间转院后,停止经方治疗,后病情反复,心衰加重、全身水肿,及时转回后,再度应用经方,重新转危为安,体现了经方在救治重症胰腺炎促进器官功能修复方面的独特优势。
3. 动态辨证与方证转换:治疗过程并非一帆风顺,期间出现转院后病情反复。但始终坚持经方辨治,及时调整方药,最终使患者转危为安。这提示对于危重症,坚守中医经方思维,积极与西医支持手段协同,是提高救治成功率的关键路径。
本案完整记录了一例濒临死亡的多器官功能衰竭的重症胰腺炎患者,通过现代医学的生命支持技术(CRRT、输血)与经方医学的深度融合,逐步实现恢复并痊愈的全过程。它不仅展示了经方的疗效,更为中西医协同救治急危重症提供了一个生动、详实的范本。
【附图】患者发病后治疗不同时期腹部CT图
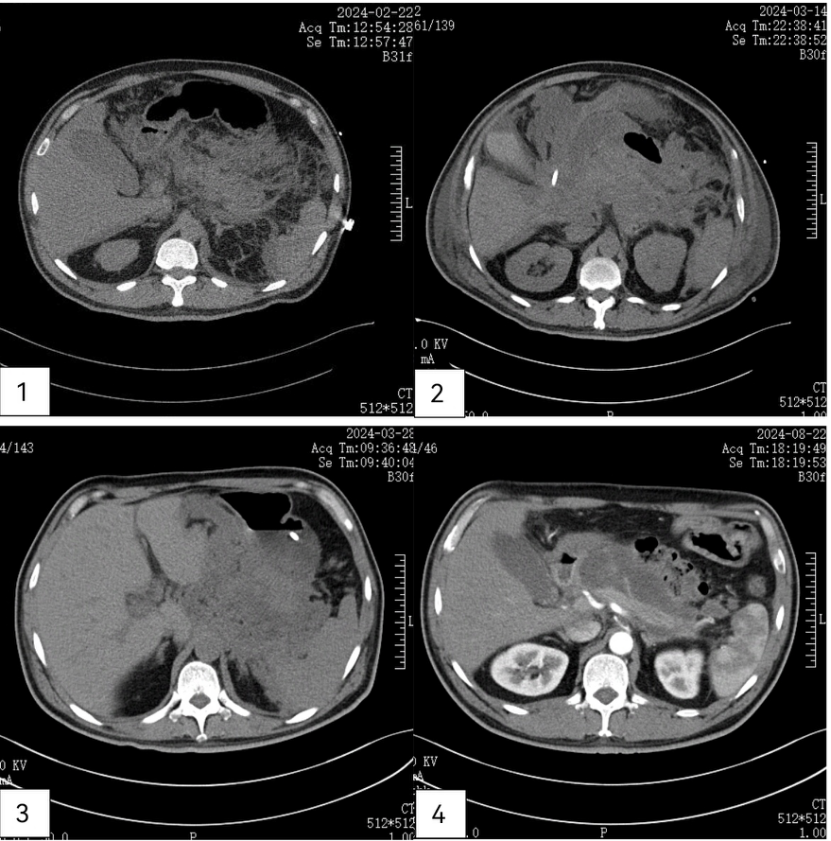
图1 2024.2.22胰腺增大,边缘毛糙不光滑,周围可见多发渗出。
图2 2024.3.14胰腺显示不清,周围见大面积坏死性积聚,脂肪间隙模糊,小网膜囊及肠系膜内见广泛渗出。
图3 2024.3.28胰腺显示不清,周围见大面积坏死性积聚,脂肪间隙模糊,小网膜囊及肠系膜内见广泛渗出。较前稍有吸收好转。
图4 2024.8.22较前相比:胰周大面积坏死性积聚吸收,胰腺假囊肿形成。
本篇文章来源于微信公众号: 胡希恕经方医学
